Spis treści
Czy można żyć bez jelita cienkiego?
Życie bez jelita cienkiego jest wykonalne, lecz stawia przed nami liczne wyzwania. Kluczowym zagadnieniem, które należy rozważyć, jest żywienie pozajelitowe, które dostarcza wszystkie niezbędne składniki odżywcze prosto do krwiobiegu. Osoby, które straciły jelito cienkie, często zmagają się z diagnozą zespołu krótkiego jelita (ZKJ), co sprawia, że ich opieka medyczna musi być wystarczająco intensywna.
Adaptacja jelita, czyli przystosowanie pozostałej części układu pokarmowego, może korzystnie wpłynąć na wchłanianie składników odżywczych. Dzięki odpowiedniemu leczeniu, pacjenci mogą zauważyć znaczną poprawę jakości swojego życia. Na przykład, w sytuacjach, gdy uda się utrzymać 50-60 cm jelita cienkiego, pacjenci mają szansę na powrót do doustnego sposobu odżywiania.
Jednakże brak odpowiedniego wsparcia zdrowotnego sprawia, że życie bez jelita cienkiego staje się niebezpieczne i wymaga stałej opieki. Warto także zaznaczyć, że ścisła współpraca z lekarzami jest kluczowa, by pacjenci mogli cieszyć się najlepszymi możliwymi warunkami życia.
Co to jest zespół krótkiego jelita?
Zespół krótkiego jelita (ZKJ) to stan, w którym długość czynnego jelita cienkiego jest mniejsza niż 200 cm. Zazwyczaj problem ten wynika z usunięcia znacznej części jelita, co powoduje trudności we wchłanianiu pokarmów, płynów oraz elektrolitów. Taka resekcja może być skutkiem różnych chorób, takich jak:
- martwica,
- choroba Leśniowskiego-Crohna,
- nowotwory,
- urazy,
- powikłania pooperacyjne.
Osoby cierpiące na ZKJ często borykają się z niedożywieniem, odwodnieniem i problemami z równowagą elektrolitową. Prowadzenie długoterminowego leczenia w takim przypadku wymaga stworzenia dokładnego planu terapeutycznego, który powinien obejmować zarówno terapie żywieniowe, jak i farmakologiczne. Żywienie pozajelitowe odgrywa kluczową rolę, dostarczając potrzebne składniki odżywcze pacjentom o ograniczonej zdolności trawienia. Zespół krótkiego jelita znacząco wpływa na codzienne życie pacjentów. Współpraca z zespołem medycznym jest niezbędna do stalego monitorowania stanu zdrowia oraz dostosowywania terapii. Niedostateczna opieka medyczna może prowadzić do poważnych konsekwencji, dlatego ZKJ zdecydowanie wymaga profesjonalnej interwencji.
Jakie są objawy zespołu krótkiego jelita?

Objawy zespołu krótkiego jelita (ZKJ) mają różne oblicza, co może prowadzić do poważnych problemów zdrowotnych. Przewlekła biegunka, będąca jednym z głównych symptomów, prowadzi do odwodnienia oraz zaburzeń elektrolitowych. Niedożywienie, które występuje często w takich przypadkach, skutkuje deficytem potasu, magnezu i wapnia. Osoby z ZKJ często zauważają znaczący spadek masy ciała, co z kolei przyczynia się do uczucia chronicznego zmęczenia i osłabienia spowodowanego brakiem ważnych składników odżywczych, takich jak żelazo i witaminy. Dodatkowo, zaburzenia wypróżniania negatywnie wpływają na jakość życia chorych, co jeszcze bardziej komplikuje ich codzienność.
W poważniejszych przypadkach mogą pojawić się także problemy psychiczne oraz neurologiczne, a nawet arytmia serca, będąca skutkiem ogólnego wyniszczenia organizmu. Objawy zazwyczaj nasilają się w trakcie hospitalizacji, co podkreśla znaczenie szybkiej interwencji medycznej. Dlatego niezwykle istotna jest dokładna ocena ogólnego stanu zdrowia oraz odżywienia pacjenta, aby móc skutecznie leczyć i monitorować ZKJ.
W jaki sposób długość jelita cienkiego wpływa na wchłanianie składników odżywczych?
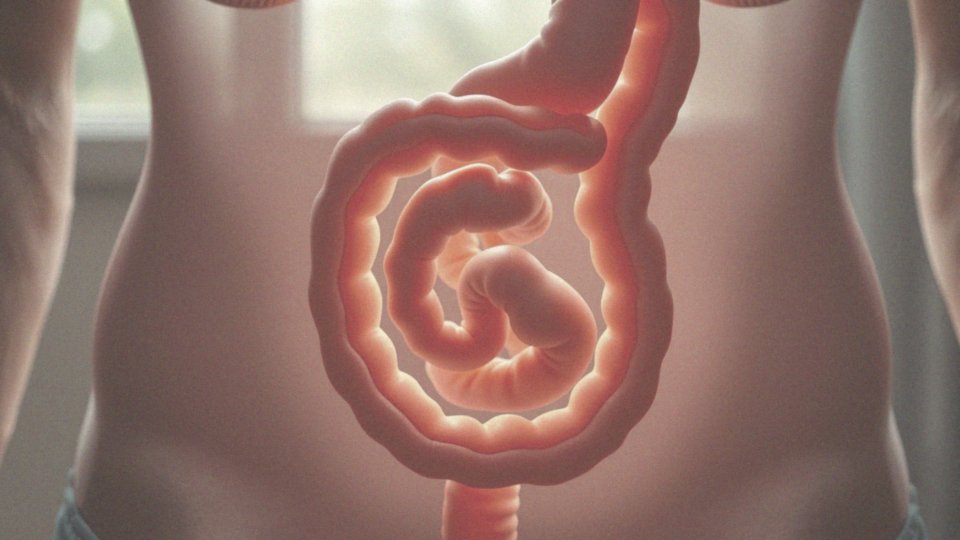
Długość jelita cienkiego odgrywa kluczową rolę w procesie wchłaniania składników odżywczych. Im bardziej rozbudowane jelito, tym większa jego powierzchnia, co z kolei sprzyja efektywniejszemu przyswajaniu substancji odżywczych. W przypadku, gdy długość jelita wynosi mniej niż 200 cm – co jest typowe dla zespołu krótkiego jelita (ZKJ) – mogą pojawić się poważne trudności z wchłanianiem.
- Ograniczenie powierzchni jelit wpływa negatywnie na transport tłuszczów, białek, węglowodanów oraz niezbędnych witamin i minerałów do krwiobiegu,
- Osoby, których jelita mają mniej niż 100 cm, często wymagają całkowitego żywienia pozajelitowego, ponieważ zredukowana zdolność do przyswajania niezbędnych kwasów tłuszczowych oraz elektrolitów staje się dla nich wyzwaniem,
- Z drugiej strony, gdy długość jelita wynosi od 50 do 60 cm, pacjenci mogą zacząć wprowadzać pokarmy, co zdecydowanie poprawia jakość ich życia i zwiększa niezależność.
Problemy z wchłanianiem składników odżywczych, będące skutkiem skrócenia jelita, prowadzą do niedoborów. Efekty tego stanu ujawniają się w postaci osłabienia, przewlekłego zmęczenia oraz poważnych schorzeń, takich jak odwodnienie czy zaburzenia równowagi elektrolitowej. Dlatego długość jelita cienkiego ma bezpośredni wpływ na zdrowie pacjentów oraz ich wymagania związane z leczeniem i żywieniem. Skuteczne podejście do zarządzania tym stanem wymaga współpracy różnych dziedzin, łączącej aspekty żywieniowe, medyczne oraz wsparcie psychiczne.
Jaką rolę odgrywają żołądek i jelito cienkie w trawieniu?
Żołądek i jelito cienkie odgrywają kluczową rolę w procesie trawienia. Żołądek jest pierwszym z etapów, gdzie pokarm łączy się z kwasami i enzymami, co ułatwia wstępne rozkładanie białek. Następnie treść pokarmowa przemieszcza się do dwunastnicy, gdzie dochodzi do dalszego trawienia z wykorzystaniem żółci oraz enzymów trzustkowych. Jelito cienkie, które składa się z trzech części:
- dwunastnicy,
- jelita czczego,
- jelita krętego,
jest odpowiedzialne za wchłanianie przeważającej ilości składników odżywczych. W tym procesie hormony jelitowe mają wpływ na funkcjonowanie całego układu pokarmowego. Enzymy, takie jak lipazy, amylazy czy proteazy, rozkładają pożywienie na mniejsze cząsteczki, co umożliwia ich wchłonięcie przez błonę śluzową jelita. Niestety, problemy dotyczące żołądka lub jelita cienkiego, takie jak zespół krótkiego jelita, mogą prowadzić do poważnych schorzeń, w tym niedożywienia. Dlatego tak istotne jest uzyskanie właściwej diagnozy i odpowiedniej pomocy medycznej, aby zapewnić efektywne trawienie i wchłanianie niezbędnych substancji odżywczych przez organizm.
Jakie wyzwania wiążą się z życiem bez jelita cienkiego?
Życie bez jelita cienkiego to niełatwe wyzwanie, które mocno wpływa na codzienną rzeczywistość osób dotkniętych tym problemem. Największym z trudności jest konieczność korzystania z żywienia pozajelitowego, które dostarcza wszystkie niezbędne substancje odżywcze bezpośrednio do krwiobiegu. Niestety, ta metoda niesie za sobą ryzyko różnych powikłań, takich jak:
- infekcje,
- zakrzepy w żyłach centralnych,
- niewydolność wątroby,
- choroba metaboliczna kości.
Dodatkowo, zachowanie zdrowia staje się szczególnie trudne z powodu problemów z utrzymaniem odpowiedniego poziomu nawodnienia oraz stanu odżywienia. Pacjenci muszą zmagać się także z licznymi ograniczeniami dietetycznymi oraz emocjonalnymi konsekwencjami, które mogą wpływać na ich jakość życia. Co więcej, zarządzanie równowagą elektrolitową wymaga częstych wizyt u specjalistów oraz regularnych modyfikacji planu leczenia. W związku z tym, codzienne życie bez jelita cienkiego staje się nie tylko wymagające, ale i pełne wyzwań. Kluczowa jest tu współpraca z zespołem medycznym oraz stała troska o własne zdrowie, co może znacząco poprawić samopoczucie pacjentów.
Czy brak odpowiedniego leczenia zagrożenia życia jest realny?
Niedostateczne leczenie zespołu krótkiego jelita (ZKJ) może stanowić poważne zagrożenie dla zdrowia i życia. Jeśli ZKJ nie jest leczony, może prowadzić do wielu trudnych do rozwiązania problemów zdrowotnych, w tym do niedożywienia. W takim przypadku można utracić niezbędne składniki odżywcze, takie jak:
- potas,
- magnez,
- wapń.
Dodatkowo, odwodnienie często towarzyszące biegunkom oraz zaburzenia równowagi elektrolitowej mogą prowadzić do niewydolności różnych narządów. Badania pokazują, że pacjenci z ZKJ, którzy nie otrzymują odpowiedniej opieki medycznej, są narażeni na znacznie większe ryzyko śmierci. Żywienie pozajelitowe staje się często jedynym skutecznym rozwiązaniem, które pozwala na zachowanie odpowiednich norm odżywczych. Brak właściwego leczenia zwiększa ryzyko wystąpienia groźnych powikłań, a w skrajnych przypadkach może doprowadzić do poważnych problemów zdrowotnych. Z tego powodu niezwykle istotne jest, aby pacjenci mieli zapewnioną ciągłą opiekę medyczną, dzięki której możliwe jest monitorowanie ich kondycji oraz dostosowywanie terapii do indywidualnych potrzeb. Takie podejście nie tylko podnosi poziom bezpieczeństwa, ale także znacząco wpływa na jakość życia osób z ZKJ.
Jakie metody leczenia są stosowane w przypadku zespołu krótkiego jelita?
Leczenie zespołu krótkiego jelita (ZKJ) to skomplikowany proces, który obejmuje różnorodne strategie terapeutyczne. Do najważniejszych metod należą:
- farmakoterapia,
- żywienie dojelitowe i pozajelitowe,
- interwencje chirurgiczne.
Żywienie pozajelitowe jest kluczowe dla pacjentów, którzy nie są w stanie skutecznie wchłaniać składników odżywczych w sposób naturalny. Gdy jelito cienkie toleruje pokarm, zastosowanie znajduje żywienie dojelitowe, wspierające proces adaptacji jelita. W terapii ZKJ ważną rolę odgrywają także:
- leki przeciwbiegunkowe, które pomagają złagodzić uciążliwe objawy,
- antybiotyki, mające na celu zapobieganie infekcjom,
- hormony wzrostu, na przykład teduglutyd, które mogą znacznie poprawić wchłanianie,
- leki zmniejszające wydzielanie żołądkowe, przydatne dla osób z problemem nadmiernego kwasu żołądkowego.
Zarządzanie ZKJ można podzielić na trzy kluczowe etapy:
- pooperacyjny,
- adaptacyjny,
- długoterminowy.
W każdym z nich ważne jest, aby na bieżąco monitorować stan pacjenta oraz dostosowywać leczenie do jego indywidualnych potrzeb. Taki zindywidualizowany proces znacząco wpływa na jakość życia chorych i zmniejsza ryzyko powikłań związanych z ZKJ.
Jakie są możliwe opcje operacyjne w leczeniu zespołu krótkiego jelita?
Operacyjne leczenie zespołu krótkiego jelita (ZKJ) ma na celu zarówno poprawę długości, jak i funkcjonowania jelit. Wśród głównych metod chirurgicznych wyróżniają się:
- seryjne poprzeczne enteroplastyki (STEP),
- podłużne enteroplastyki (Bianchi).
Obie te techniki stawiają sobie za zadanie rekonstrukcję jelit poprzez wydłużenie ich aktywnej części, co jest kluczowe dla efektywnego wchłaniania składników odżywczych. Procedura STEP polega na przycinaniu jelita, co w rezultacie pozwala na uzyskanie większej długości. Z kolei metoda Bianchi tworzy podłużne fragmenty jelit z wykorzystaniem pozostałych tkanek.
W ekstremalnych przypadkach, gdy tradycyjne metody nie przynoszą rezultatów, lekarze rozważają transplantację jelita cienkiego. Niestety, jest to złożony zabieg, który nie jest powszechnie dostępny. Wiąże się on z ryzykiem odrzucenia przeszczepu oraz potrzebą długotrwałej immunosupresji.
Warto również zauważyć, że w chwili obecnej prowadzone są badania nad nowoczesnymi rozwiązaniami, takimi jak bioinżynieria jelita cienkiego. Ta innowacyjna metoda bazuje na komórkach macierzystych oraz organoidach jelita cienkiego, które mają za zadanie regenerację uszkodzonych obszarów. Dzięki tym nowatorskim podejściom istnieje szansa, że leczenie ZKJ w przyszłości zyska nową jakość, oferując pacjentom efektywniejsze opcje w walce z tą trudną dolegliwością.
Jak zachodzi adaptacja jelita po operacji?
Adaptacja jelita po operacji to skomplikowany proces, który ma na celu wydolność pozostałej części jelita cienkiego w wchłanianiu niezbędnych składników odżywczych. W trakcie tego procesu zachodzą różnorodne zmiany, w tym:
- jelito może się wydłużać oraz poszerzać,
- liczba kosmków jelitowych wzrasta,
- powierzchnia wchłaniania zwiększa się,
- głębsze krypta jelitowe przyczyniają się do efektywniejszego wchłaniania.
Adaptację stymuluje obecność pokarmu w jelicie oraz odpowiednia rehabilitacja żywieniowa, co znacząco poprawia proces wchłaniania. Po operacji jelito intensywnie przystosowuje się, co zwykle prowadzi do polepszenia jakości życia pacjentów. Większa liczba kosmków jelitowych pozwala na lepsze przyswajanie makroskładników, takich jak:
- tłuszcze,
- białka,
- węglowodany.
Zmiany w mikroflorze jelitowej również odgrywają ważną rolę w tym procesie, wspierając trawienie i wchłanianie. Istotne jest, aby dieta pooperacyjna była bogata w składniki odżywcze, co przyspiesza adaptację. Regularne dostosowywanie planu żywieniowego do indywidualnych potrzeb pacjenta jest kluczowe dla optymalizacji wchłaniania. Podczas prawidłowego przebiegu adaptacji pacjenci mogą obserwować poprawę tolerancji na różne pokarmy. Stopniowe wprowadzanie pełnowartościowych posiłków również przynosi korzyści.
W jaki sposób adaptacja jelita zwiększa efektywność wchłaniania składników odżywczych?
Adaptacja jelita to niezwykle istotny proces, który znacząco wspomaga wchłanianie składników odżywczych po operacjach jelita cienkiego. Zmiany, które zachodzą w tym organie, takie jak:
- wydłużenie jelita,
- powiększenie powierzchni wchłaniania.
Są kluczowe dla skutecznego transportu makroskładników i mikroskładników do organizmu. W mikroskopowej budowie jelita, zwiększenie liczby kosmków oraz pogłębienie krypt poprawiają dostępność tych substancji dla naszego ciała. Nie można zaniedbać roli mikroflory jelitowej, która ma ogromny wpływ na trawienie oraz wchłanianie. Zdrowa flora bakteryjna sprzyja bioaktywności błonnika i witamin, co, jak pokazują badania, zwiększa zdolność jelit do przyswajania niezbędnych składników odżywczych, co jest szczególnie ważne po resekcji.
Dodatkowo, proces adaptacji jelita prowadzi do wzrostu produkcji hormonów jelitowych, które są istotne w regulacji funkcji trawiennych i wchłaniania. Stosując odpowiednie strategie żywieniowe oraz rehabilitacyjne, osoby po operacji mogą znacząco poprawić absorpcję potrzebnych składników. Takie działania umożliwiają pełne wykorzystanie efektów adaptacyjnych jelita, co w rezultacie przekłada się na lepszą jakość życia pacjentów.
Dzięki temu łatwiej radzą sobie z problemami związanymi z niedoborami pokarmowymi. Kluczowe jest również monitorowanie stanu zdrowia pacjenta, co ma ogromne znaczenie dla długoterminowego sukcesu terapeutycznego.
Jakie znaczenie ma żywienie pozajelitowe w leczeniu zespołu krótkiego jelita?
Żywienie pozajelitowe odgrywa kluczową rolę w terapii zespołu krótkiego jelita (ZKJ). Jest szczególnie istotne w sytuacjach, gdy wchłanianie składników odżywczych jest zbyt niskie. ZKJ często pojawia się po dużych resekcjach jelita cienkiego, co może prowadzić do poważnych niedoborów żywieniowych. Dzięki temu rodzajowi terapii możemy bezpośrednio wprowadzać substancje odżywcze do krwiobiegu, co pozwala zaspokoić podstawowe potrzeby energetyczne organizmu oraz wspiera procesy regeneracji tkanek.
Można ją stosować zarówno w warunkach szpitalnych, jak i w domowym zaciszu, co znacząco wpływa na jakość życia pacjentów. Dzięki żywieniu pozajelitowemu ograniczamy ryzyko wystąpienia powikłań związanych z niedoborem składników odżywczych, takich jak:
- osłabienie,
- uczucie zmęczenia,
- problemy z równowagą elektrolitową.
Badania pokazują, że osoby korzystające z tej metody mają znacznie lepsze wskaźniki przeżywalności oraz jakość życia. Kluczowe jest jednak dostosowanie planu leczenia do specyficznych potrzeb pacjenta, a także regularne monitorowanie jego stanu zdrowia. Taki zorganizowany system leczenia nie tylko minimalizuje ryzyko powikłań, ale również maksymalizuje korzyści zdrowotne, co prowadzi do poprawy samopoczucia oraz powrotu do pełni sił witalnych.
Czy życie bez jelita cienkiego wymaga stałej opieki medycznej?
Życie bez jelita cienkiego niesie ze sobą szereg wyzwań zdrowotnych. Osoby w takiej sytuacji często stają w obliczu ryzyka:
- niedożywienia,
- problemów z równowagą elektrolitową.
W wielu przypadkach konieczne staje się wdrożenie żywienia pozajelitowego, co z kolei wymaga stałego monitorowania przez specjalistów. Dlatego regularne wizyty u gastroenterologa, internisty oraz dietetyka są kluczowe. Podczas każdej konsultacji pacjenci przechodzą szczegółowe badania, takie jak:
- morfologia krwi,
- biochemia,
- podstawowe analizy moczu.
Te testy umożliwiają precyzyjne śledzenie stanu zdrowia oraz poziomu elektrolitów. Dodatkowo, pacjenci mogą napotykać różne komplikacje, takie jak:
- infekcje,
- zaburzenia metaboliczne,
co podkreśla istotność ciągłej opieki medycznej. Skuteczna współpraca z zespołem medycznym jest niezwykle ważna, ponieważ pozwala na dostosowanie terapii do unikalnych potrzeb pacjenta. Warto również zwrócić uwagę na monitorowanie stanu odżywienia, ponieważ niedobory mają wpływ na jakość życia i mogą zwiększać ryzyko poważnych problemów zdrowotnych. Brak adekwatnej opieki medycznej może prowadzić do poważnych konsekwencji, włącznie z zagrożeniem życia. Z tego względu stała kontrola stanu zdrowia jest absolutnie kluczowa.